32 неделя беременности

Начинается реальная подготовка к выходу в свет. К концу 32-33 недели беременности малыш занимает положение, в котором он будет двигаться навстречу этому миру. Очень хорошо бы, чтобы это было головное предлежание.
Плод на 32 неделе беременности: шевеления, развитие, вес и размеры
Иммунная система плода уже начала работу. На этой неделе идет активное образование собственных антител ребенка, которые послужат его защитой в первое время после рождения.
Уже вовсю работает нервная система. Малыш испытывает боль, эмоции, у него может меняться настроение. Он видит, слышит, чувствует вкус и нуждается в вашем внимании.
Продолжают расти и укрепляться кости, но череп малыша остается гибким для облегчения продвижения родовыми путями.
Кожа все более разглаживается, округляются ручки и ножки, а на личике появляются щечки. К рождению он будет маленьким хомячком, да еще вероятно с прической на голове, хотя это вовсе не обязательно.
На 32 неделе беременности он достигает 42,5 см в длину и весит свыше 1700 г. Места для движения остается все меньше, потому что кроха активно растет, и вы уже очень отчетливо ощущаете его толчки, особенно резкие и возмущенные.
Спровоцировать малыша на резкие толчки могут и резкие громкие звуки, и излишне яркий свет – малыш сейчас все хорошо видит и слышит, реагируя на внешние раздражители. Чрезмерная активность плода может быть вызвана и недостатком кислорода, и неудобным для него положением мамы.
Чтоб отследить, нормально ли идут дела у малыша, прислушивайтесь к нему и отслеживайте его шевеления. В норме, малыш совершает в течение часа около 4-6 ощутимых шевелений. Конечно же, когда бодрствует – у него уже выработался индивидуальный режим сна и активности.
Будущая мама
Будущая мама начинает потихонечку уставать от беременности. Из-за смещения внутренних органов вы можете испытывать многие неудобства и дискомфорт. Рекомендации по их устранению или уменьшению остаются прежними: сведите к минимуму потребление соли, питайтесь маленькими порциями, не носите тесной одежды и обуви, научитесь правильно ходить, сидеть и лежать. Вовремя опорожняйте мочевой пузырь. Если вы заметили, что при покашливании или смехе происходит недержание, не переживайте – это вполне физиологическое для вашего срока явление.
Боли на 32 неделе беременности
Нормальными для этого срока считаются и боли в спине, пояснице, позвоночнике, возникающие по причине увеличенной массы тела, а значит, и нагрузки на них, и смещением центра тяжести в связи с растущим животом. Однако вот маме от понимания «нормальности» таких болей уж никак не легче, не удивительно, что она задается вопросом о возможности устранения этих неприятных симптомов. Правила в этом случае просты: контроль веса, регулярная разгрузка спины, ношение дородового бандажа, ночной сон на жестких матрасах, правильная осанка, применение физических упражнений, направленных на укрепление мышц спины.
Опять-таки, с увеличенным весом и повышенной нагрузкой связаны и боли, ощущения тяжести и «вечернего» жжения в ногах. Помочь своим ножкам избежать боли вы можете, периодически давая им отдохнуть – не находитесь на ногах долгое время, присаживаясь на стул, не закидывайте ногу на ногу, откажитесь от ношения каблуков. Кстати, хорошо бы иметь в доме специальную подставку, которую вы будете, садясь, подкладывать под ноги. Также подкладывайте под ноги валик или несколько подушек, укладываясь на ночь или просто ложась отдыхать днем – такие меры помогут улучшить кровообращение.
С болью в подреберье пока придется смириться: резкие, неожиданно возникающие в области грудной клетки боли являются следствием чрезмерной активности ребеночка. Играясь, он уже умеет очень даже больно копнуть мамочку под ребра, упереться в них руками.
Продолжайте следить за качеством потребляемой пищи и стулом: нерациональное питание приводит к развитию запоров, а затем – и к геморрою, который также может принести с собой множество неприятных «болезненных» минут.
источник
Почему болит низ живота на 32 неделе беременности
Появление тянущих болей в нижней части живота – часто встречаемое явление в 3 триместре беременности. Если ощущение появляется за несколько дней/недель перед родами, или носит схваткообразный характер, стоит лечь на сохранение и готовиться к появлению малыша. Однако существуют дополнительные симптомы, которые нельзя оставлять без внимания.
Основные причины тянущих болей внизу живота на 32 неделе
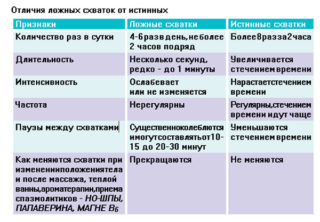 К 32 неделе обычным явлением становятся тренировочные схватки Брекстона-Хикса. Они возникают периодически и обычно проходят безболезненно. Благодаря им матка подготавливается к родовой деятельности. В некоторых случаях женщина замечает, что болит низ живота, как при месячных. Это явление также считается нормальным. Стоит следить за периодичностью схваток – временной интервал между ними не сокращается. Живот при этом может твердеть – явление объясняется высоким тонусом мышц матки.
К 32 неделе обычным явлением становятся тренировочные схватки Брекстона-Хикса. Они возникают периодически и обычно проходят безболезненно. Благодаря им матка подготавливается к родовой деятельности. В некоторых случаях женщина замечает, что болит низ живота, как при месячных. Это явление также считается нормальным. Стоит следить за периодичностью схваток – временной интервал между ними не сокращается. Живот при этом может твердеть – явление объясняется высоким тонусом мышц матки.
Другие причины тянущих болей на 32 неделе вынашивания:
- Проблемы функционирования ЖКТ – появляются запоры, вздутие или глисты.
- Воспаление аппендикса или острый панкреатит.
- Заболевания мочевого пузыря, матки, почек.
Если низ живота тянет не постоянно, дискомфорт появляется всего на несколько минут, беспокоиться не стоит. Обычно ощущения проходят, если лечь и расслабиться. Отсутствие кровянистых выделений также говорит о нормальном течении беременности.
Если после применения свечей с папаверином или приема Но-Шпы ощущения быстро проходят, нет болей в заднем проходе или трудностей при мочеиспускании, опасности для будущей мамы и ребенка нет. Для успокоения можно проконсультироваться с гинекологом по телефону.
Часто живот на 32 неделе беременности тянет из-за вздутия. Для устранения симптома достаточно скорректировать рацион будущей мамы.
Интенсивный рост плода на поздних сроках нередко вызывает дискомфорт, особенно если ожидается крупный малыш. К ощущениям добавляются боли при кашле или чихании. В таком случае помогают умеренные физические нагрузки, укрепляющие мышцы и развивающие гибкость.
Аппендицит
 Острое воспаление аппендикса развивается всего у 0,5-4% беременных. Часто причина заболевания кроется в действии эстрогена на лимфатические ткани отростка прямой кишки. Возможно его раздражение растущей маткой.
Острое воспаление аппендикса развивается всего у 0,5-4% беременных. Часто причина заболевания кроется в действии эстрогена на лимфатические ткани отростка прямой кишки. Возможно его раздражение растущей маткой.
Клинические признаки острого аппендицита на поздних сроках вынашивания:
- Боль внизу живота возникает внезапно. Она ощущается как приступообразная и режущая. Неприятные ощущения распространяются в правое подреберье.
- Температура тела повышается до 37,1-38 градусов.
- Тошнота с последующей рвотой появляются очень редко.
- Во время прощупывания передней брюшной стенки возникает болезненность в правом боку.
Поскольку существует ряд специфических симптомов аппендицита, которые сложно определить без медицинского образования, не стоит медлить с визитом к врачу.
Колит
Заболевание представляет собой воспаление слизистой толстого кишечника. Среди причин выделяют снижение иммунитета. К симптомам колита относят:
- Сильно ноет низ живота на 32 неделе беременности. Ощущения локализуются в области пупка и в паху. Они усиливаются при ходьбе, перед и после акта дефекации.
- Изменение стула. Женщина может ходить в туалет до 4-10 раз в сутки. В стуле содержится кровь и слизь.
- Повышается температура тела.
При колите необходимо экстренное лечение, чтобы он не перешел в хроническую форму.
Проктит
 Воспаление прямой кишки развивается при попадании в организм женщины инфекции вирусного происхождения или бактерий. Вызвать заболевание могут и патологии из категории ЗППП. К менее распространенным причинам относят неправильно составленный рацион будущей мамы.
Воспаление прямой кишки развивается при попадании в организм женщины инфекции вирусного происхождения или бактерий. Вызвать заболевание могут и патологии из категории ЗППП. К менее распространенным причинам относят неправильно составленный рацион будущей мамы.
- Болезненность внизу живота, отдающая в прямую кишку и промежность.
- Ухудшение самочувствия.
- Слабость.
- Появление слизистых выделений при дефекации.
Энтерит
Воспаление тонкого кишечника провоцируют бактериальные или вирусные инфекции ЖКТ. Заболевание развивается при интоксикации (отравлении) или аллергии на продукты/медикаменты. Иногда патологическое состояние развивается в результате размножения гельминтов.
При энтерите возникает диарея, увеличивается газообразование и появляются схваткообразные боли в зоне пупка. Пациентка жалуется на сниженное артериальное давление и появление белого налета на языке.
Сигмоидит
Воспаление при этом заболевании затрагивает сигмовидный участок ободочной кишки. Причина воспаления кроется в функциональной недостаточности кишечника или неправильном питании. В результате сдавливания кишечника маткой происходит застой каловых масс.
Основной признак сигмоидита – боль в животе, ближе к левой стороне. Она может отдавать в левую ногу и поясницу. Реже болезнь ощущается в правой части живота.
Тревожные симптомы
Если боли дополняются водянистыми выделениями, а спазмы усиливаются, возможно начало досрочных родов. При наличии кровянистых выделений стоит заподозрить отслойку плаценты. Это состояние опасно для здоровья мамы и малыша. Если не начать мягкое родоразрешение, у ребенка может развиться гипоксия.
При отслойке плаценты кровотечение может быть внутренним. В этом случае женщина ощущает только сильную боль.
Диагностика
При подозрении на воспалительные заболевания разных отделов кишечника женщина назначается общий анализ крови и полноценное исследование каловых масс. Также будущей пройти эндоскопическое исследование. Рентген находится под запретом. Если вовремя не диагностировать и не начать лечение воспалительного процесса, острый колит может перейти в язвенную форму.
Перед назначением дополнительных диагностических методов врач проводит осмотр и прощупывание живота. Это позволяет определить состояние матки, наличие болезненных ощущений в разных областях.
Важность очередного ультразвукового исследования (УЗИ) заключается в возможности определить расположение плаценты и оценить состояние шейки матки. Благодаря этому методу врач выявляет проблемы, касающиеся возможного прерывания беременности. По данным исследования специалист узнает, почему болит живот, даже если нет других симптомов.
УЗИ проводится для выявления пороков развития плода. Второстепенная задача – оценить функционирование различных органов, отвечающих за жизнедеятельность малыша. Исследование является крайне актуальным, поскольку позволяет распознать плацентарную недостаточность, при этом не доставляет неудобства будущей маме и не имеет побочных эффектов.
Методы терапии
 Начинать лечение при болях внизу живота на 32 неделе можно только на основании данных диагностики. Поскольку в некоторых случаях женщине показано помещение в стационар, следует вовремя выявить заболевание.
Начинать лечение при болях внизу живота на 32 неделе можно только на основании данных диагностики. Поскольку в некоторых случаях женщине показано помещение в стационар, следует вовремя выявить заболевание.
Для устранения аппендицита показано хирургическое вмешательство, операцию можно отсрочить всего на 2 часа. В большинстве случаев врач устраняет аппендикс без последствий для плода. Преждевременное прерывание беременности происходит в 4-6% случаев. К причинам таких состояний относят попадание инфекции, развитие лихорадки и травмирование матки. Риск выкидыша увеличивается на 2-3 сутки после операции.
При колите показано медикаментозное лечение:
- антибиотики;
- адсорбирующие препараты;
- пробиотики, позволяющие устранить дисбиоз (нарушение микрофлоры влагалища);
- средства, обволакивающие слизистые ЖКТ;
- спазмолитики.
Стоит помнить, что медикаменты назначает только врач. Даже такой препарат как Но-Шпа, может спровоцировать проблемы с ЖКТ, к примеру, при заболеваниях желудка.
В 3 триместре женщине стоит исключить из рациона жирные бульоны, консервы, капусту и выпечку. Еда должна быть протертой и теплой. Эти принципы питания исключают раздражение кишечника и позволяют избежать проблем с набором лишних килограммов.
Перед длительной прогулкой следует надевать бандаж, чтобы не перенапрягать мышцы и связки брюшной полости. Также не следует подолгу находиться на ногах. Умеренные физические нагрузки важно чередовать с отдыхом в лежачем положении.
При воспалительных заболеваниях терапия оказывается длительной, однако угрозы для вынашивания нет, если соблюдаются все рекомендации врача. Самостоятельная постановка диагноза имеет серьезные последствия для будущей мамы и ребенка.
источник
32 неделя беременности
Что происходит с малышом

Рост ребенка на 32-й неделе достигает 42 см, а вес – 2 кг. Внутренние органы полностью сформированы, но в них остаются эмбриональные структуры. Например, в сердце функционируют два анатомических образования, которые исчезают после рождения: Боталлов проток и овальное окно. Первый соединяет между собой аорту и легочную артерию, обеспечивая преимущественную циркуляцию крови по большому кругу кровообращения.
Овальное окно, расположенное между правым и левым предсердием, выполняет ту же функцию.
У ребенка появляются иммунные клетки, которые образуют антитела и другие биологически активные молекулы. Это повышает устойчивость плода к патогенным микроорганизмам.
Что происходит с будущей мамой: ощущения

На 32-й неделе гестации организм женщины готов к предстоящим родам. Изменения в эндокринной системе и внутренних органах приводит к различным ощущениям у будущей мамы.
Размеры живота продолжают увеличиваться. На 32-й неделе гестации он отчетливо виден, так как рост ребенка достигает уже 40 и более см. В результате этого, кожа на передней брюшной стенке становится сухой и на ней появляются множественные растяжки. Стрии также возникают на бедрах и молочных железах. Для предупреждения их формирования беременной рекомендуется постоянно использовать гели и крема против растяжек и увлажняющие средства.
Болевые ощущения в грудной клетке. Симптом, который пугает многих женщин. Боль возникает из-за того, что развивающийся плод находится в матке головой вниз и постоянно толкает маточную стенку ножками. Вторая по частоте причина неприятных ощущений – маточные сокращения.
Боли в пояснице и ногах развиваются из-за увеличения веса и повышения нагрузки на опорно-двигательный аппарат. На фоне этого смещается центр тяжести, что также приводит к дискомфорту и неприятным ощущениям. Для профилактики болевого синдрома беременной рекомендуется уменьшить повседневную нагрузку, носить удобную обувь без каблука, не допускать появления лишнего веса и регулярно выполнять упражнения ЛФК для укрепления мышц. Положительный эффект на общее состояние имеет сон на ортопедическом матрасе с удобной подушкой.
Учащенное мочеиспускание. Увеличивающаяся матка сдавливает органы малого таза, в первую очередь, мочевой пузырь. Это приводит к тому, что его объем уменьшается, а на стенку органа постоянно действует раздражающий фактор. В результате, количество мочеиспусканий доходит до 1 в течение 1-2 часов. Частые походы в туалет вызывают дополнительный дискомфорт. Специфическое лечение не требуется. Если учащенное мочеиспускание сопровождается жжением или болью в области промежности, следует обратиться к врачу, так как эти симптомы свидетельствуют о цистите.
Нарушения стула. Запор или диарея часто отмечаются у беременных в третьем триместре беременности. Продолжающиеся изменения в гормональном фоне приводят к снижению перистальтики толстой кишки, что создает условия для запора. Если женщина употребляет в пищу недостаточное количество продуктов с клетчаткой, то риск развития нарушений значительно увеличивается. Диарея может быть связана с уменьшением объема прямой и сигмовидной кишки при давлении на них увеличенной матки.
Изменение массы тела. Средняя прибавка веса к 32-й неделе гестации – 10 кг. Гинекологи рекомендуют женщинам взвешиваться каждую неделю, а также измерять уровень артериального давления на обеих руках. Еженедельная прибавка веса – 300-400 г. Если масса тела увеличивается быстрее или отмечаются изменения в уровне кровяного давления, рекомендуется проконсультироваться с акушером-гинекологам. Эти симптомы могут свидетельствовать о гестозе, связанном с нарушениями водно-солевого баланса в организме.
Вагинальные выделения. Наблюдаются во время всей беременности. Они имеют однородную консистенцию, светло-молочный цвет и умеренный объем. Если они становятся гнойными, в них появляется слизь или гной, следует сразу обратиться за медицинской помощью. Подобные изменения свидетельствуют о развитии инфекционной патологии, которая может повлиять на развитие ребенка и стать причиной врожденной инфекции. Если выделения становятся водянистыми или содержат примесь крови, необходимо проконсультироваться с акушером-гинекологом.
Повышенная тревожность. Приближение родов сопровождается нарастанием тревоги и опасений о здоровье ребенка. Также беременная может беспокояться о том, какой матерью она будет. Специалисты советуют создать дома комфортную атмосферу, слушать приятную музыку, гулять на свежем воздухе, посещать театр и др. Важно не скрывать свою тревогу и страхи, а обсудить их с мужем, друзьями, психологом или врачом. В роддоме часто бывает перинатальный психотерапевт, занимающийся проблемами тревожности у беременных.
Бессонница и другие нарушения сна. Увеличенный живот, частые позывы к мочеиспусканию и шевеления плода приводят к частым пробуждениям ночью. Для нормализации сна следует гулять вечером на свежем воздухе, проветривать комнату, слушать спокойную музыку и т.д. В магазинах для беременных продают специальные подушки, которые обеспечивают комфортное положение головы ночью.
baby советует

Родная сестра герцогини Кэтрин рассказала, что поддерживает занятия спортом во время беременности и поделилась своими фитнес-се…
Гестоз – патологические состояния второй половины беременности, опасное как для будущей мамы, так и для малыша.

При покупке одежды во время беременности вам понадобятся некоторые советы и навыки.
Медицинское обследование
На 32-й неделе беременности женщина проходит ряд обычных исследований. Обширное обследование требуется в тех случаях, когда у беременной появляются какие-либо жалобы.
- акушер-гинеколог – плановое обследование. Специалист беседует с женщиной, проводит внешний осмотр, исследует высоту стояния дна матки и др. При необходимости выполняются анализы и инструментальные процедуры;
- терапевт, кардиолог и др. – проводят диагностику и лечение заболеваний при наличии жалоб и подтверждении диагноза.
- общий анализ мочи для исключения гестоза и инфекционных болезней органов мочевыделительной системы;
- клинический анализ крови. Определяют уровень эритроцитов и гемоглобина для исключения анемии, а также лейкоцитов. Повышение их количества свидетельствует об инфекционных и воспалительных процессах в организме.
- определение массы тела и артериального давления. Измерения рекомендуют проводить еженедельно в одно и то же время и в схожих условиях;
- определяется высота стояния дна матки;
- акушер-гинеколог изучает сердцебиение и частоту дыхания у ребенка. Используется акушерский стетоскоп;
- УЗИ на 32-34 неделе – третий ультразвуковой скрининг. Его задача – определить положение плода в матке, а также исключить патологические изменения плаценты и ребенка. При необходимости выполняют одновременную допплерометрию, которая позволяет оценить кровоток в сосудах пуповины.
Трудности вынашивания
Риск развития патологий гестации на 32-й неделе уменьшается. Могут возникнуть следующие состояния:
Плацентарная недостаточность
Патология характеризуется уменьшением кровотока в плаценте, что приводит к снижению поступления кислорода и питательных веществ к ребенку. Тяжелая гипоксия может стать причиной перинатальной энцефалопатии. Это заболевание, которое проявляется различными неврологическими нарушениями. При плацентарной недостаточности беременная нуждается в комплексном лечении.
Гестоз
У беременной появляются отеки и повышается уровень артериального давления. Это сопровождается изменениями в анализах: в моче выявляют белок и увеличение количества клеток. При подозрениях на гестоз, женщину госпитализируют для обследования и проведения лечения.
Преждевременные роды
Риск преждевременного начала родовой деятельности наблюдается у женщин с тяжелыми соматическими заболеваниями, патологией вынашивания и др. Состояние характеризуется появлением сильных опоясывающих схваткообразных болей и появлением обильных водянистых выделений. При возникновении указанных симптомов необходимо сразу вызвать скорую медицинскую помощь.




Что можно и чего нельзя

Правильный образ жизни, рациональное питание и исключение факторов риска патологий беременности позволяет женщине не волноваться о здоровье ребенка и будущих родах. Рекомендации можно получить у акушера-гинеколога.
- посещать лечебный массаж. Следует обращаться к специалистам, которые имеют опыт работы с беременными;
- продолжать физические тренировки, избегая тяжелых и интенсивных нагрузок. Рекомендуется проводить занятия под наблюдением тренера;
- гулять на свежем воздухе 2-3 часа в день. Регулярные прогулки вечером улучшают качество сна и предупреждают бессонницу;
- ночной сон должен быть не менее 8 часов;
- продолжать половую жизнь. Необходимо выбирать позы при которых давление на живот минимально;
- есть большое количество овощей, фруктов, ягод, орехов, нежирных видов мяса и рыбы и др. Правильное питание обеспечивает потребности организма женщины и развивающегося ребенка в питательных веществах, витаминах и микроэлементах.
- курить, употреблять спиртные напитки и наркотические средства;
- самостоятельно использовать лекарственные препараты и БАДы. Многие медикаменты запрещены в период беременности и должны назначаться только лечащим врачом;
- проходить рентгенологические исследования, в том числе компьютерную томографию и флюорографию;
- контактировать с домашними животными. Кошки являются переносчиками токсоплазмоза, которая при попадании в организм может вызвать пороки развития у ребенка;
- использовать какие-либо диеты или голодание. Нехватка питательных веществ увеличивает вероятность развития осложнений беременности и родов;
- поднимать тяжести и выполнять интенсивную физическую работу;
- посещать сауну или баню, а также принимать горячую ванну.
Полезный совет будущей маме
На 32-й неделе беременности следует подготовить комнату и вещи для ребенка. Если каких-либо предметов не хватает, их можно докупить заранее.
Читайте также о том, что происходит на 33 неделе беременности.
источник
Боли внизу живота на 32 недели беременности

Причин того, почему на 32 неделе беременности болит низ живота, достаточно много. В частности, на этом сроке гестации риск ее самопроизвольного прерывания невысок, но, все же, не исключен. И тогда, помимо тянущих болей внизу живота, у женщины появляются кровянистые выделения.
Лечение направлено на сохранение ребенка. Используются препараты из категории спазмолитиков, гормональные средства и обязательно назначается постельный режим.
Вторая по опасности причина – преждевременная отслойка плаценты. Для нее типичны сильные боли внизу живота и развитие массивного кровотечения. Это указывает на отторжение детского места в нижнем сегменте. При диагностировании состояния рекомендовано экстренное родоразрешение путем кесарева сечения.
Но болями внизу живота во время беременности проявляются и различные патологии желудочно-кишечного тракта. Это могут быть:
Аппендицит
Тридцать вторая гестационная неделя опасна развитием аппендицита, но, согласно статистике, острое воспаление червеобразного отростка возникает не более чем у 0,5–4% всех беременных.
Причиной патологии чаще всего становится воздействие эстрогенов на лимфатические ткани аппендикса. Не исключается и механическая теория, в частности, раздражение придатка слепой кишки, увеличившейся в размерах матки либо его перегиб, спровоцировавший нарушение местного кровообращения.
Клиническая картина состояния описывается следующими симптомами:
- Появляется внезапная боль внизу живота. Может ощущаться как режущая, приступообразная либо в виде колик. Распространяется на правое подреберье. Болезненность может быть незначительной. Усиливается в положении лежа на правом боку;
- Наблюдается повышение температуры тела до субфебрильных показателей – 37,1…38,0 °С;
- Рвота и тошнота фиксируются в редких случаях;
- Во время осмотра и прощупывания живота женщина испытывает болезненность в его правой части.
Типичными симптомами, указывающими на развитие острого аппендицита у беременных, становятся:
- симптом Брендо. Женщина ощущает боль в правой части живота при пальпации беременной матки слева;
- симптом Тараненко. Усиление болезненности в положении лежа на правом боку;
- симптом Иванова. Во время пальпации слепой кишки отмечается болезненность в области пупка, а также кверху и книзу от него. Захватывается левая подвздошная область;
- симптом Тараненко-Богдановой. В положении лежа на левом боку боли ослабевают.
Оперативное вмешательство проводится двумя способами. Первый — классическая аппендэктомия под общим обезболиванием. В качестве анестетиков используются ИВЛ и миорелаксанты. Второй —
лапароскопия. Более предпочтительная на этом гестационном сроке манипуляция.
Преждевременное прерывание беременности при развитии острого аппендицита происходит в 4–6% от всех имевших место случаев. Причиной может становиться послеоперационное инфицирование, развитие лихорадочных состояний, психоэмоциональное перенапряжение, высокое внутриутробное давление и травмирование матки.
Максимально высокий риск выкидыша приходится на вторые – третьи и седьмые послеоперационные сутки. По это причине женщине рекомендован постельный режим в течение недели и ношение бандажа. При отсутствии угрозы прерывания беременности швы удаляются на 10 – 12 сутки после оперирования. Выписка осуществляется через 2 недели.
Колит
Во время беременности причиной развития колита – воспаления слизистой толстого кишечника – может становиться даже легкая форма кишечной инфекции, поскольку из-за снижения иммунной защиты организм женщины максимально уязвим.
Симптомами колита могут становиться:
- ноющие боли в области пупка, внизу живота, распространяющиеся на подвздошную область и усиливающиеся при ходьбе, перед и после освобождения кишечника;
- изменение стула. Число дефекаций увеличивается до четырех – десяти раз за сутки. Стул жидкий/полужидкий зеленого цвета и отвратительного запаха, может содержать слизь, кровь;
- не исключено повышение температуры тела.
С целью подтверждения колита женщине назначается общий анализ крови и развернутое исследование каловых масс. Также может рекомендоваться эндоскопическое исследование. Рентген запрещен.
При отсутствии адекватной состоянию больной терапии острый колит может трансформироваться в язвенную форму. И даже становиться причиной формирования болезни Крона – тяжело протекающей патологии, поражающей ЖКТ на всей его протяженности, начиная ротовой полостью и заканчивая прямой кишкой.
Медикаментозное лечение подбирает специалист, опираясь на данные полученных анализов. К приему могут назначаться:
- препараты из категории антибиотиков;
- адсорбирующие средства;
- обволакивающие слизистые ЖКТ лекарства;
- пробиотики, необходимые для устранения дисбиоза;
- спазмолитики (используются для снятия болей).
Обязательным пунктом лечения становится соблюдение принципов диетического питания. При колитах показан стол № 4. Он полностью исключает:
- белокочанную капусту, свежую выпечку, конфеты и т. д., т. е. все продукты, усиливающие процессы брожения и газообразования;
- жареные/копченые/острые блюда;
- жирные бульоны;
- консервацию.
Проктит
Развитию воспаления прямой кишки у беременных женщин – проктиту – способствует значительное ослабление иммунной защиты и присутствие одного из провоцирующих заболевание факторов. Это инфекции ЖКТ вирусного происхождения, воспаление ЖКТ, спровоцированное бактериями, паразитарные инфекции, патологии из категории ЗППП, а также травмы слизистой кишечника.
В группу риска развития патологии беременных женщины входят по нескольким причинам:
- частые запоры, вызванные физиологическими причинами;
- сдавливание кишечника увеличивающейся в размерах маткой.

Симптоматика проктита выглядит следующим образом:
- боли внизу живота, отдающие в прямую кишку, поясницу и промежность;
- ухудшение общего самочувствия;
- слабость;
- повышение температуры тела;
- выделение из прямой кишки слизи с примесями крови;
- сложности с дефекацией.
При появлении первых признаков воспаления женщине рекомендуется получить квалифицированную медицинскую консультацию. Диагностика заболевания предполагает ректальное исследование прямой кишки, проведение ректоскопии, копрограммы, эндоскопии. Также необходимо сделать бакпосев кала на яйца глистов, забор биоптата для последующего исследования.
Лечение предусматривает соблюдение диеты, исключающей острую, пряную и жирную пищу. Она становится причиной дополнительного раздражения воспаленной слизистой ЖКТ. Также необходимо отказаться от свежих овощей и фруктов, а также сладостей.
Медикаментозные средства назначает врач. При диагностировании язвенного проктита женщину госпитализируют. Хирургическое лечение назначается при осложнении патологии парапроктитом, сужением просвета прямой кишки и т. д.
Энтерит
Причиной развития острой формы энтерита – воспаления тонкого кишечника – во время беременности становятся:
- инфекция ЖКТ вирусного либо бактериального происхождения;
- интоксикация кишечника;
- повышенное содержание в рационе женщины тяжелой пищи;
- аллергическая реакция на продукты либо медикаменты.
Клиническая картина патологии представлена сильной диареей, повышенным газообразованием, схваткообразными болями в пупочной области. Жалобы пациента проявляются снижением показателей АД, образованием на поверхности языка белого налета, появлением отметин зубов по краям. При пальпации слепой кишки слышен шум и всплеск (признак энтерита по Образцову). Симптоматика особенно усиливается в вечернее время.
Диагностика энтерита включает осмотр и пальпирование живота. Это позволяет установить предварительный диагноз. Врач назначает копрограмму, проведение абсорбционных тестов с целью выявления синдрома мальабсорбции, бактериологический анализ каловых масс (необходим для выявления дисбиоза или кишечной инфекции) и биохимию крови.
В исключительных случаях может назначаться эндоскопия тонкого кишечника с забором биоптата (живых тканей для последующего исследования). Лечение патологии зависит от тяжести ее течения. При легкой и средней форме женщине будет показано соблюдение диеты – беременность сохраняется.
В тяжелых случаях возможны внутренние кровотечения, некротизация отдельных сегментов кишечного тракта, формирование язв и их перфорация (прободение). При подобных обстоятельствах сохранение плода невозможно.
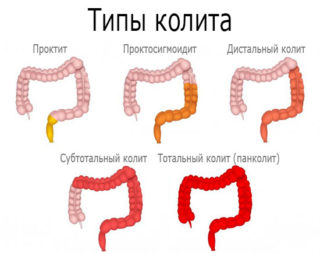
Сигмоидит
Сигмоидит представляет собой воспалительный процесс, захватывающий сигмовидную часть ободочной кишки. Причиной воспаления становится функциональная недостаточность кишечника, дисбиоз либо неправильное питание. Все это является причиной застоя каловых масс, что и приводит к патологии.
Различают несколько типов сигмоидита. Это:
Признаком развития сигмоидита становится боль в животе. Основная локализация – его левая часть. Довольно часто воспаление сигмовидной кишки женщины путают с поясничным остеохондрозом, поскольку боли могут распространяться на поясничную область и отдавать в левую ногу.
Относительно редко болезненность может ощущаться в правой части живота, что объясняется повышенной подвижностью сигмовидной кишки. Типичным признаком сигмоидита становятся болезненные позывы к дефекации. При этом кал практически полностью отсутствует. После опорожнения кишечника больная не испытывает облегчения.
Медикаментозное лечение предполагает назначение следующих групп препаратов:
- антибиотики — позволяют снять болезненную симптоматику за счет уничтожения патогенного возбудителя;
- анальгетики и спазмолитики;
- седативные и вяжущие препараты.
Терапия заболевания длительная, но при соблюдении рекомендаций угрозы для вынашивания сигмоидит не представляет. Лечением всех патологий ЖКТ, развившихся во время беременности, должен заниматься специалист. Самостоятельная поставка диагноза и назначение лечения может иметь серьезные последствия как для женщины, так и вынашиваемого плода.
источник