Кровотечение во время родов – к чему готовиться, если ты в группе риска?
Кровотечения могут осложнять течение родов, послеродового периода, приводить к тяжелой эндокринной патологии. Каждый год умирает 140 тысяч женщин от кровотечений во время родов. Половина из них возникает на фоне гестоза, патологии жизненно важных органов. К смертельному исходу приводят недооценка степени тяжести состояния пациенток, недостаточное обследование, неадекватная и несвоевременная терапия. Какие причины акушерских кровотечений, существует ли профилактика, какой должна быть терапия.
Что такое физиологическая кровопотеря

Большинство случаев патологической кровопотери возникает в послеродовом периоде, после отделения плаценты. Запрограммированный природой объем до 0,5% от массы тела женщины не превышает трехсот миллилитров. От ста до ста пятидесяти из них расходуются на образование тромбов в плацентарной площадке после отделения последа. Двести миллилитров выделяются из половых путей. Эту кровопотерю называют физиологической – предусмотренной природой без ущерба для здоровья.
Почему возникает
Акушерские кровотечения принято делить на те, которые начинаются с началом родовой деятельности, в последовом и раннем послеродовом периодах. Кровотечение в первом периоде родов и во втором может быть спровоцировано преждевременной отслойкой нормально расположенной плаценты. В третьем периоде причин гораздо больше.
После рождения плода при нормальном течении родов происходит отделение плаценты и выделение последа. В это время появляется открытая плацентарная площадка, которая содержит до двухсот спиральных артерий. Конечные отделы этих сосудов не имеют мышечной оболочки, кровопотеря предотвращается только благодаря маточным сокращениям и активации системы гемостаза. Происходит следующее:
- После изгнания плода матка значительно уменьшается в размерах.
- Происходит мощное сокращение и укорочение мышечных волокон, которые втягивают за собой спиральные артерии, сжимая их силой сокращений миометрия.
- Одновременно совершается сжатие, скручивание и перегибание вен, интенсивное образование кровяных сгустков.
В зоне плацентарной площадки (место бывшего прикрепления плаценты) у здоровых женщин процессы свертывания крови ускоряются в десять раз по сравнению со временем тромбообразования в сосудистом русле. При нормальном течении послеродового периода первым происходит сокращение матки, которое запускает механизм тромбирования, для которого необходимо уменьшение просвета сосудов, снижение давления крови.
Для окончательного образования тромба нужно около двух часов, что объясняет время наблюдения ввиду опасности возникновения описываемого осложнения. Следовательно, причинами кровотечений при родах могут быть:
- состояния, нарушающие сократительную способность миометрия;
- патология системы свертывания крови;
- травмы родовых путей;
- преждевременная отслойка плаценты, нарушение процессов ее отделения и выделения.
Кровотечения могут начинаться после рождения плода при снижении тонуса миометрия, аномалиях расположения плаценты, нарушении ее прикрепления и неполном отделении от стенок в третьем периоде родов. Вероятность возникновения патологии выше при развитии следующих осложнений:
- аномалии родовой деятельности;
- неадекватное использование утеротоников;
- грубое ведение третьего периода.
В группу риска входят женщины с перенесенными гинекологическими заболеваниями, операциями на половых органах, абортами, инфантилизмом. В последовом периоде из-за патологий плаценты может нарушиться сила сокращений миометрия, а операция по ручному отделению плаценты нарушает процесс тромбообразования в плацентарной площадке.
Дополнительными провоцирующими факторами являются нарушение целостности родовых путей. В первые часы после родов кровотечение могут спровоцировать низкое содержание фибриногена в крови, атония и гипотония матки, задержка частей плацентарной ткани, плодных оболочек.
Как проявляется
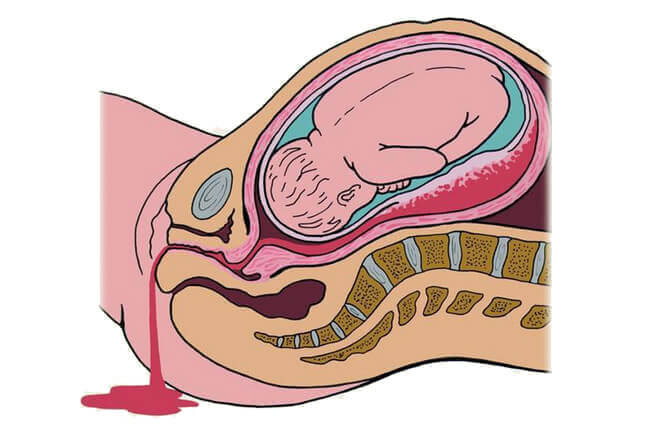
Кровотечение является наиболее тяжелым осложнением родов. Кровопотеря 400-500 миллилитров является патологической, а один литр – массивной. Патология сопровождает аномалии прикрепления плаценты, задержку отделившейся плаценты, разрыв мягких тканей половых путей.
Преждевременная отслойка нормально расположенной плаценты
Беременность, первый и второй периоды родов (до рождения плода), могут осложниться преждевременной отслойкой нормально расположенной плаценты. Эта патология сопровождается внутренним и наружным кровотечением, имеет высокую летальность. Основной причиной материнской смертности в такой ситуации является геморрагический шок.
Предрасполагающими факторами могут быть:
- стремительное отхождение околоплодных вод при многоводии;
- превышение необходимой стимуляции окситоцином;
- наличие короткой пуповины;
- запоздалый разрыв плодного пузыря;
- амниоцентез;
- наружные акушерские повороты.
Проявляется следующими симптомами:
- резкая боль в области живота;
- кровотечение;
- острая гипоксия плода;
- повышение тонуса миометрия.
Величина кровопотери зависит от степени отслойки, которая может быть полной, краевой, частичной. Наружное кровотечение происходит при краевой отслойке плаценты, его можно оценить – в этом случае выделяется алая кровь со сгустками.
Наиболее опасна центральная отслойка плаценты, при которой кровь не выходит наружу, пропитывает стенку органа. В этой ситуации кровопотерю трудно оценить. При выраженной клинической картине заболевания в начале родов, проводят кесарево сечение. Появление симптомов во втором периоде при высоко расположенной предлежащей части плода также является показанием для кесарева сечения.
При низком расположении головки роды заканчивают наложением акушерских щипцов при головном предлежании, экстракцией плода за тазовый конец при тазовом. На тактику ведения женщины при недоношенной беременности оказывают влияние срок беременности, осложнения при преждевременных родах.
Травмы родовых путей
При разрыве мягких тканей происходит кровотечение на фоне хорошего сокращения миометрия, рождения последа, который не имеет повреждений. Осмотр родовых путей с помощью широких влагалищных зеркал является методом первичной диагностики в этой ситуации. Поврежденные шейку матки, влагалище ушивают отдельными рассасывающимися швами, обрабатывают антисептиком, восстанавливают кровопотерю.
Аномалии прикрепления плаценты
Среди данной патологии различают плотное прикрепление плаценты и приращение. Оно может быть полным и частичным, возникает после перенесенных воспалительных процессов матки, самопроизвольных абортов, при наличии рубцовых изменений органа.
Эти состояния проявляются умеренным или профузным кровотечением в третьем периоде родов, с одновременным отсутствием признаков отделения плаценты при наличии маточных сокращений достаточной силы. Такая симптоматика является показанием для проведения ручного отделения плаценты и выделения последа под внутривенной анестезией.
Имеющее место истинное приращение плаценты делает невозможными попытки ее отделения от стенок матки, так как они являются одним целым – ворсины хориона прорастают в миометрий. В этих случаях проводят лапаротомию с экстирпацией или надвлагалищной ампутацией органа.
Задержка плаценты
Причиной чрезмерной кровопотери в 3 периоде родов может стать неполное отделение плаценты при дискоординации маточных сокращений, ее ущемление. Чаще всего она задерживается в маточных углах, в нижнем сегменте. В этом случае контуры органа напоминают песочные часы, кровь выделяется толчками, приостанавливаясь на короткое время. Опасность представляет задержка крови в маточной полости, которая не позволяет адекватно учесть кровопотерю, а значит – оценить ее степень, возместить.
- форсирование самостоятельного отделения плаценты;
- грубый контроль над отделением последа;
- несвоевременный массаж матки;
- необоснованное применение высоких доз утеротоников.
При преждевременном сжимании матки происходит нарушение естественного процесса – формирование позадиплацентарной гематомы, которая сама отслаивает детское место.
Высокие дозы препаратов, которые повышают маточный тонус, приводят к нарушению физиологического течения третьего периода. В связи с этим происходит дискоординация в деятельности миометрия, ущемление последа, задержка его в полости, кровотечение. К такой ситуации могут приводить недостаточность мышечного тонуса передней брюшной стенки, переполнение мочевого пузыря.
Тактика врача в этом случае будет зависеть от признаков отделения последа. Если они положительны:
- Опорожняют мочевой пузырь с помощью катетера.
- Проводят катетеризацию локтевой вены.
- Применяют приемы, направленные на рождение уже отделившегося последа.
- Восстанавливают объем циркулирующей крови.
Как правило, кровотечение после этих мер прекращается. При неполном отделении последа признаки отрицательны. Последовательность медицинских мероприятий пунктов 1,2,4 как при предыдущей ситуации, к ним добавлены:
- Введение утеротоников – 1 миллилитр Метилэргометрина или Окситоцина.
- Выполнение ручного отделения плаценты и выделения последа.
При начавшейся обильной кровопотере сразу приступают к ручному отделению и выделению последа. Проводят тщательное обследование стенок матки для выявления добавочных плацентарных долек, оболочек, нарушений целостности органа, удаляют сгустки. Манипуляция проводится под внутривенным обезболиванием, если во время родов не применялась эпидуральная анестезия.
Если проводимые меры остались неэффективны, решают вопрос о применении оперативного лечения. При разрывах матки развивается внутреннее кровотечение. Такое состояние является показанием для срочного проведения экстирпации или ампутации органа.
Проявления в раннем послеродовом периоде
Кровотечения в первые два часа после родов возникают в пяти процентах от всех случаев родов. Предрасполагающими факторами могут быть перенесенные воспалительные процессы на фоне беременности, эндометриты, аборты, невынашивание беременности в анамнезе, наличие рубца на матке. Основными причинами возникновения являются:
- задержка частей последа;
- нарушение сократительной способности миометрия;
- травмы родовых путей;
- нарушения свертывающей системы крови.
Подробнее о кровотечениях после родов читайте в нашем обзоре.
Задержка частей плаценты, плодных оболочек
Препятствует сокращению, пережатию маточных сосудов. Патология может возникать в связи с форсированием рождения плаценты акушерами, когда еще не произошло ее полное отделение, при истинном прикреплении одной или нескольких долек. Они остаются на стенке в то время, когда основная часть детского места рождается из половых путей.
Диагностируют патологию при осмотре последа, находя дефект в его дольках, оболочках. Наличие дефектов является показанием для обязательной ревизии полости матки, во время которой проводят поиск и отделение задержавшихся частей.
Гипотония и атония матки
Повреждение нервно-мышечного аппарата матки, нарушение регуляции сокращений мышечных волокон, нарушение питания, кислородное голодание клеток миометрия приводят к значительному снижению или полной потере (гипотония и атония, соответственно) тонуса матки. Гипотоническое кровотечение в родах является обратимым состоянием, первые проявления которого начинаются сразу после отделения последа, могут сочетаться с нарушением процессов его отделения.

Большие размеры органа, дряблая консистенция, нечеткость контуров, обильные кровянистые выделения из родовых путей, которые сопровождаются дополнительным выделением крови и сгустков при наружном массаже матки являются симптомами гипотонии. Такое состояние прямое показание для ручного обследования полости, массажа на кулаке, введения утеротоников, инфузионной терапии. При неэффективности проводимых мероприятий и кровопотере 1 литр решают вопрос об удалении органа.
Существует два варианта развития патологического состояния – волнообразная и массивная потеря крови. При атонии матки кровотечение непрерывное, быстро приводит к геморрагическому шоку. При этом состоянии неотложная помощь оказывается с первых секунд, с одновременной подготовкой операционной. Состоит из нескольких этапов:
- Восстановление объема потерянной крови.
- Достижение адекватного уровня кислорода.
- Своевременное применение поддерживающей терапии – стероидных гормонов, сердечно-сосудистых препаратов.
- Коррекция биохимических, свертывающих, сосудистых нарушений.
Уровень организации работы роддома, четко отработанная схема действий персонала является основой успешной терапии. Профилактика кровотечения в родах предусматривает заблаговременное определение беременных женщин в соответствующую группу риска.
Эти меры дают возможность предвидеть тяжелое осложнение, подготовиться к нему заранее. С первыми схватками установить внутривенный катетер, определить основные показатели гемостаза, ввести Метилэргометрин при прорезывании головки плода, подготовить запас медикаментов. Все мероприятия проводятся на фоне внутривенного введения необходимых препаратов.
Протокол инфузионной терапии предусматривает введение Инфукола в количестве, равном объему потерянной крови. Кроме этого, используют кристаллоиды, свежезамороженную плазму, эритромассу.

Показаниями для введения эритроцитарной массы так же могут быть снижение уровня гемоглобина до 80 г/л гематокрита до 25%. Тромбоцитарную массу назначают при снижении уровня тромбоцитов до семидесяти. Объем восстановления кровопотери определяются ее величиной.
К профилактическим мерам относят борьбу с абортами, соблюдение протокола ведения женщин на этапе женских консультаций, в родах, послеродовом периоде. Грамотная оценка акушерской ситуации, профилактическое введение утеротоников, своевременное оперативное родоразрешение делают предотвратимыми кровотечения.
Тщательное наблюдение в первые два часа после родов, прикладывание льда на низ живота после выделения последа, периодический нежный наружный массаж матки, учет теряемой крови, оценка общего состояния женщины позволяют избежать осложнений.
источник
Чрезвычайная ситуация: кровотечение во время родов
Кровопотери при родах, связанные с разрывами матки и проблемами плацентарного характера. Чем опасно кровотечение. Методы остановки кровотечений.


Появление малыша на свет — радостное событие, которое так не хочется омрачать тревожными размышлениями. Но знания о тех осложнениях, которые могут сопутствовать родам, необходимы — прежде всего, для того, чтобы в критический момент не растеряться и встретить их во всеоружии. Ведь чем спокойнее ведет себя женщина, и чем лучше она осознает свое состояние, тем больше вероятность благополучного исхода родов и для мамы, и для ребенка. В этой статье речь пойдет об одном из самых грозных осложнений — кровотечении. Оно может развиться во время родов, в раннем послеродовом периоде и даже на последних неделях беременности. Начавшееся кровотечение представляет серьезную опасность для здоровья (а порой и для жизни) матери и еще не родившегося ребенка.

Причины кровотечений
Чаще всего непосредственной причиной кровотечения бывают проблемы, связанные с состоянием плаценты. Предрасполагающими факторами для них являются:
- Хронические воспалительные заболевания слизистой оболочки матки (эндометриты), особенно нелеченные или недолеченные.
- «Старые» травмы органов малого таза и рубцы на матке (независимо от их происхождения).
- Большое количество абортов, выкидышей и (или) родов в жизни женщины, особенно если они осложнялись воспалениями. (Если принять все случаи предлежания плаценты за 100%, то 75% из них происходят у повторнородящих женщин и только 25% — у первородящих).
- Нарушения гормонального фона, эндокринные заболевания.
- Миомы матки и другие заболевания внутренних половых органон.
- Тяжелые сердечно-сосудистые заболевания, некоторые болезни почек и печени.
- Травмы во время беременности.
- Возраст женщины старше 35 лет.
Итак, какие же плацентарные проблемы могут вызвать кровотечение?
- Неправильное отделение нормально расположенной плаценты
- Затруднение самостоятельного и своевременного отделения плаценты в третьем периоде родов (плотное прикрепление либо приращение плаценты — всей или частично). В норме после рождения малыша происходит отделение плаценты и ее рождение. При отделении плаценты в матке образуется обширная раневая поверхность, из которой начинает сочиться кровь. Это физиологическое (нормальное) кровотечение очень быстро прекращается за счет сокращения стенок матки и пережатия расположенных в них сосудов, из которых, собственно, и текла кровь. Если процесс отторжения плаценты нарушается, то с поверхности слизистой, уже освободившейся от плаценты, начинается кровотечение, а плотно прикрепленные фрагменты плаценты не позволяют матке сократиться и пережать сосуды, При подозрении на плотное прикрепление плаценты производят ручное обследование полости матки. Это операция, которая проводится под общим наркозом. Если плаценту не удается отделить вручную, говорят о ее приращении. В этом случае производят экстренное удаление матки.
- Преждевременная отслойка нормально расположенной плаценты. Отслоение плаценты может произойти на различных се участках. Если плацента отслаивается с края, то кровь вытекает из наружных половых путей. Иначе говоря, в этом случае имеет место наружное кровотечение; в такой ситуации боль внизу живота незначительна или отсутствует вовсе. Отслоение плаценты может произойти и в середине, тогда кровь скапливается между плацентой и стенкой матки и формируется гематома; в этом случае болевой синдром более выражен.
Преждевременная отслойка нормально расположенной плаценты сопровождается признаками потери крови: учащается сердцебиение, снижается артериальное давление, появляется холодный пот. Поскольку при этом резко снижается количество крови, поступающей к плоду, то развивается гипоксия плода, поэтому данная ситуация может быть опасна для жизни как матери, так и ребенка.
В зависимости от периода родов, состояния женщины и плода роды могут быть закончены через естественные родовые пути или с помощью операции кесарева сечения.
- Предлежание плаценты, когда они частично или полностью перекрывает внутренний зев шейки матки.
- Низкое расположение плаценты, когда ее край располагается ближе, чем на 5-6 см от внутреннего зева шейки матки.
- Шеечное предлежание плаценты — достаточно редкое расположение плаценты, когда она из-за приоткрытого внутреннего зева шейки матки может частично прикрепиться к слизистой оболочке шейки.
С началом родов (если не раньше, еще во время беременности) неправильное расположение плаценты однозначно перерастает в ее преждевременную отслойку. Это происходит из-за более интенсивного по мере развития беременности растяжения нижних (по сравнению с верхними и средними сегментами) отделов матки и стремительного сокращения их при раскрытии шейки матки в родах. Полное и шеечное предлежание плаценты — более сложные и тяжелые осложнения. Нижние отделы матки менее приспособлены природой для полноценного обеспечения младенца всем необходимым. Развивающийся плод сильнее страдает от недостатка в первую очередь кислорода и, естественно, питательных веществ. При полном или шеечном прикреплении плаценты кровотечение может начаться спонтанно еще во втором триместре беременности и быть чрезвычайно интенсивным. Следует особо подчеркнуть, что при полном предлежании плаценты говорить о самостоятельных родах не приходится вовсе, так как плацента наглухо перекрывает «выход», т.е. шейку матки.
В этом случае на 38-й неделе беременности проводится плановое кесарево сечение. Если же возникло кровотечение, то проводится экстренное кесарево сечение. При краевом предлежании плаценты полноценной родовой деятельности, необильном кровотечении и хорошем состоянии матери и рождающегося ребенка возможно проведение родов через естественные родовые пути. Однако решение вопроса о форме родоразрешения всегда остается за врачом. При редких формах предлежания плаценты, когда она затрагивает участки шейки матки, предпочтение отдается кесареву сечению; более того, эта ситуация может даже закончиться удалением матки, так как такое расположение плаценты ЧИСТО сочетается с врастанием ее в стенку шейки матки.
Кровотечением сопровождается и другое, более редкое осложнение — разрыв матки. Это крайне тяжелое состояние может возникнуть как во время беременности, так и непосредственно во время родов.
Акушеры особо определяют для себя временную характеристику разрыва (угрожающий, начавшийся и совершившийся разрыв) и его глубину, т.е. насколько сильно повреждение стенки матки (это может быть трещина, неполный разрыв или самый опасный — полный, когда в стенке матки образуется сквозной дефект с проникновением в брюшную полость). Все эти состояния сопровождаются в разной степени выраженным кровотечением, резкой болью, не прекращающейся в период между схватками. Сами схватки становятся судорожными или, наоборот, ослабляются; изменяется форма живота, нарастают признаки гипоксии ребенка, изменяется сердцебиение плода. В момент полного разрыва матки боль резко усиливается, становиться «кинжальной», а вот схватки прекращаются полностью. Может появиться ложное впечатление уменьшения кровотечения, так как кровь уже не столько вытекает наружу, сколько через разрыв поступает в брюшную полость. Деформация живота сохраняется, ребенок прощупывается уже не в матке, а рядом с ней, сердцебиение у него отсутствует. Это критическое состояние: спасти мать и младенца (если он еще жив) может только немедленная операция и реанимационные мероприятия. Операция обычно заканчивается удалением матки, так как разорванные, истонченные, пропитанные кровью стенки матки зашить практически невозможно.
К группе риска по вероятному возникновению разрыва матки относят:
- Беременных с уже имеющимся рубцом на матке (вне зависимости от его происхождения: травма, кесарево сечение, удаленная миома и пр.). Следует отметить, что современные методики кесарева сечения направлены ни максимальное уменьшение риска возникновения вышеописанных осложнений при повторных беременностях. Для этого используется специальная методика разреза тела матки (поперечный, в нижнем сегменте), что создает хорошие условия для последующего заживления раны и минимальной кровопотери при возможном разрыве в родах.
- Многорожавших женщин с осложненным течением предыдущих родов.
- Женщин, неоднократно делавших аборты.
- Женщин с осложнениями после аборта.
- Больных хроническим эндометритом.
- Рожениц с узким тазом.
- Беременных с крупным плодом.
- Беременных с неправильным положением плода в матке
- Рожениц с дискоординированной родовой деятельностью (состояние, когда вместо одномоментного сокращения во время схватки каждый фрагмент матки сокращается в собственном режиме).
Если женщина знает, что относится к одной из названных категорий, она должна предупредить об этом и своего врача в женской консультации, и акушеров в роддоме.

Чем опасно кровотечение
Почему же акушерские кровотечения и сегодня остаются такими опасными, несмотря на все достижения современной медицины, разработку реанимационных методик и достаточно большой арсенал средств для восполнения кровопотери?
Во-первых, кровотечение всегда является вторичным осложнением уже возникшей акушерской проблемы. Кроме того, оно очень быстро переходит в разряд массивных, то есть за относительно короткий промежуток времени женщина теряет большой объем крови. Это, в свою очередь, объясняется интенсивностью маточного кровотока, что необходимо для нормального развития плода, обширностью кровоточащей поверхности. Что успешнее можно и перекрыть рукой при сорванном вентиле: одиночную струю воды крана или веерный душ? Приблизительно то же можно сказать о кровотечении, например, из поврежденной артерии на руке и кровотечении в родах. Ведь именно в такой ситуации оказываются врачи пытающиеся спасти роженицу, когда кровь хлещет из большого количества мелких поврежденных сосудов матки.
Конечно же, организм беременной женщины «готовится к нормальной небольшой потере крови в родах. Увеличивается объем крови (правда, это в первую очередь отвечает потребностям развивающегося плода, которому с каждым днем требуется все больше и больше питания). Приводится в «боевую готовность» свертывающая система крови, и при возникновении кровотечения все без исключения ее силы «бросаются в бой». При этом увеличившаяся свертывающая способность крови перерастает в полное истощение — коагулопатию, в крови не остается элементов (специальных белков), способных образовать тромб и «закрыть дыру». Развивается так называемый ДВС-синдром. Все это усугубляется тяжелыми нарушениями обмена веществ из-за основного акушерского осложнения (разрыва матки, преждевременной отслойки плаценты или плотного прикрепления и пр.). И пока не будет скорректировано именно это первичное осложнение, справиться с кровотечением маловероятно. К тому же силы женщины часто оказываются уже на исходе из-за боли и физического напряжения.
Особенности ведения родов
При возникновении кровотечения в родах работа ведется по нескольким направлениям одновременно. Анестезиолог начинает вливание через крупные вены специальных кровезамещающих растворов и препаратов крови. Благодаря этому в кровеносное русло поступают вещества и белки, отвечающие за свертываемость крови. Для улучшения свертываемости крови начинают вливать свежезамороженную плазму, затем в зависимости от объема кровопотери в другую вену вливают эритроцитарную массу, иногда эти препараты крови вводят параллельно в разные сосуды. Пациентке также вводят кровоостанавливающие препараты и обезболивающие лекарства. Акушеры определяют причину кровотечения и тип предстоящей операции.
Для поддержания нормального снабжения тканей кислородом применяется ингаляция увлажненным кислородом через маску.
Больную подключают к монитору, который постоянно контролирует ее артериальное давление, частоту сердечных сокращений, насыщение кислородом крови (сатурацию) и непрерывно снимает ЭКГ. Одновременно с вышеперечисленными мероприятиями производится быстрое введение больной в наркоз для дальнейшего оперативного лечения и перевод женщины на искусственную вентиляцию легких дыхательным аппаратом. Практикой доказано, что проведение переливания крови пациентам, находящимся под наркозом, более безопасно, чем пациентам, находящимся в сознании.
Безусловно, переливание крови и растворов будет успешным только тогда, когда устранено первоначальное осложнение, повлекшее за собой кровотечение. Поэтому задачей акушеров становится выявление этого осложнения и определение плана лечебных манипуляций, будь то ручное обследование матки, экстренное кесарево сечение, удаление матки и пр.
После того как кровь остановлена, женщину переводят в палату интенсивной терапии роддома или в специализированное отделение реанимации больницы под постоянное наблюдение медицинского персонала.
Помните, что кровотечения у беременных могут возникать не только во время родов в стационаре, но и дома. При возникновении акушерского кровотечения решающим становится время, и в случае родов вне стационара оно, увы, работает против нас. Поэтому, планируя поездку куда-либо на последних неделях беременности или домашние роды, просчитайте заранее, через какое время вы сможете оказаться в больнице. Помните, что при акушерском кровотечении очень быстро наступает состояние, когда, несмотря на проводимую интенсивную терапию и выполнение наружного пережатия брюшной части аорты (а у беременных это выполнить очень сложно), бригада «скорой помощи» и даже бригада медицинского вертолета может не довезти больную до больницы живой, так как основным методом лечения на фоне интенсивной терапии остается оперативное вмешательство.
Можно ли избежать кровотечения?
Значительно снизить риск возникновения кровотечения можно при регулярном наблюдении у врача в женской консультации. Если у вас были травмы тазовых органов — скажите об этом врачу; если вас что-либо беспокоит со стороны «женских» органов — тоже обязательно поставьте в известность своего доктора; если вы больны — вылечивайтесь до конца. Не стоит избегать ультразвука: вреда он не нанесет, но поможет врачу вовремя выявить проблему. Постарайтесь бороться с нежелательными беременностями не абортами, а более «мирными» средствами: это убережет вас в будущем от больших неприятностей. И не решайтесь на домашние роды.
Статья предоставлена журналом «9 месяцев»

источник
Почему могут быть кровянистые выделения при схватках и что делать?

Процесс родовых схваток далеко не всегда протекает в точном соответствии с хрестоматийными описаниями в медицинских учебниках. Многое зависит от индивидуальных особенностей женщины и ее беременности.
А потому появление кровянистых выделений уже на этапе схваток – вовсе не редкость. Нормально ли это и что делать, если они появились, мы расскажем в этой статье.


Причины
Схватки – это ритмичные сокращения маточной мускулатуры, задача которых заключается в том, чтобы привести к раскрытию шейки матки. Процесс этот болезненный и довольно долгий. Шейке нужно расшириться на 10-12 сантиметров, чтобы головка малыша смогла пройти. Нередко период схваток сопровождается проявлением различных выделений, в том числе и кровянистых, связанных с отхождением слизистой пробки.
Сгусток слизи с кровяными прожилками плотно закрывает цервикальный канал шейки матки на протяжении всей беременности. Но когда начинается активная подготовка женского организма к родам, шейка становится более мягкой, сглаживается, пробка может начать отходить либо целиком, либо по частям.


Она может выглядеть как светлая, желтоватая или розовая слизь с небольшими прожилками крови. Появиться такие выделения могут не только на стадии «предвестников», но и во время схваток.
Пугаться не нужно – идет вполне естественный и физиологический процесс открытия шейки для последующего выхода малыша. Важно лишь убедиться, что выделения не усиливаются, не превращаются в алую кровь.
Небольшие кровяные или коричневые выделения могут появиться при начавшихся схватках и после осмотра гинеколога. После того как женщина приедет в роддом, ее обязательно осмотрят, а потому такие выделения также не должны пугать и настораживать.
Алая кровь при схватках, обильные кровяные выделения – более тревожная ситуация. Так может проявляться преждевременная отслойка плаценты. В норме «детское место» покидает свое место после рождения малыша, в последовом периоде родов. Если происходит более ранняя отслойка, это чревато возникновением кровотечения, состояния острой гипоксии для ребенка, которое может привести к необратимым изменениям в его головном мозге и всей центральной нервной системе. Малыш может погибнуть.


Яркая красная, алая кровь на этапе схваток не считается нормой. Ее появление – повод вызвать «неотложку», если женщина еще находится дома, или сразу сообщить об этом медицинскому персоналу, если роженица уже находится в родовспомогательном учреждении.
Действия
При появлении обильных кровяных выделений с первыми схватками или чуть позднее, нужно незамедлительно отправиться в роддом и прямо с порога сообщить эту малоприятную новость медицинскому персоналу.
Если имеет место отслойка плаценты, женщине в срочном порядке проведут кесарево сечение, поскольку промедление недопустимо.


При умеренных кровянистых (не путайте с кровяными! ) выделениях пользуйтесь прокладками, избегайте попадания воды во влагалище, например, во время приема душа дома перед поездкой в роддом или в приемном отделении роддома.
Без слизистой пробки механической барьерной защиты от вирусов, бактерий и грибков у малыша нет. Если агрессивная флора или микроорганизмы попадут в полость матки, довольно быстро может развиться внутренняя инфекция, которая чрезвычайно опасна для малыша и для матери.
Если кровянистые или алые выделения сопровождаются отделением большого количества жидкости, не исключено преждевременное отхождение вод. В такой ситуации также следует как можно скорее отправиться в родильный дом, не дожидаясь, пока схватки станут более сильными. В приемном отделении также нужно сразу сказать о том, что оттекающая жидкость имела кровянистый, розовый, коричневый или иной оттенок. Это поможет врачам быстрее выбрать верную тактику ведения родов.
Главное – не паниковать и не нервничать. У врачей есть масса способов справиться с той или иной нештатной ситуацией, возникшей в родах. Доверяйте им.

О выделениях, схватках и других предвестниках родов смотрите в следующем видео.
медицинский обозреватель, специалист по психосоматике, мама 4х детей
источник